先天異常部より 胎児泌尿器系異常 (閉塞性尿路疾患、嚢胞性腎奇形など)を見つけたら(産科編)
胎児泌尿器系異常
(閉塞性尿路疾患、嚢胞性腎奇形など)を見つけたら
(産科編)
国立成育医療センター 周産期診療部 胎児診療科
林 聡 、 左合 治彦
1.はじめに超音波診断機器の技術の進歩と、最近の超音波スクリーニング検査の普及により、出生前に診断される胎児疾患も多くなってきている。その中で胎児泌尿器系異常は羊水量の異常あるいは胎児腹部の嚢胞性腫瘤の存在など他の胎児疾患に比べ比較的容易に認められるそれらの超音波所見から、日常診療において何度かは経験する胎児疾患ではないだろうか。ここでは胎児泌尿器系異常の出生前診断とその対応についてわかりやすく述べたい。
2.胎児泌尿器系異常の出生前診断
当センターでは妊娠中(20週、30週)に胎児超音波スクリーニング検査を行っており、スクリーニング検査で観察すべき画像を胎児超音波標準12断面と定めている1)。この標準12断面像の描出が困難あるいは正常画像と逸脱している所見が観察された場合に胎児超音波精査を行い胎児診断を行っている。胎児泌尿器系異常は、これらの標準12断面で発見される。 泌尿器系異常に対して観察すべき断面は標準12断面のうち、
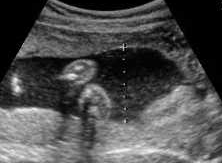
a) 羊水量 (図1-1)
b) 腎臓 (図1-2)
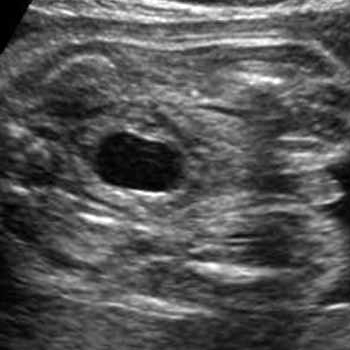
c) 膀胱 (図1-3)
である。
上記3つの断面のうち一つに異常所見があれば、泌尿器系異常を疑い、続いて胎児診断のための超音波精査を行う必要がある。
図1-1 羊水量 図1-2 腎臓 図1-3 膀胱 a) 羊水量
羊水量は羊水最大深度(MVP)で2cm以下を羊水過少、MVPが8cm以上を羊水過多と診断している。 妊娠初期の羊水は主に胎盤から産生されているため、胎児腎臓からの尿産生が羊水量に反映してくる16~18週頃以降の羊水量が胎児診断において有用となる。 胎児泌尿器系疾患のほとんどは腎機能低下もしくは尿路閉塞/狭窄による排尿量減少となることが多いため、羊水過少として発見されることが多い。 また、羊水量は肺低形成の有無、腎機能低下の有無を推測する上で重要な観察項目であるため、羊水過少の発症時期、羊水過少の程度について注意深い観察が必要である。
b)腎臓
胎児超音波スクリーニング検査における標準12断面において、胎児腎臓は胎児腹部水平断面において観察する。
この断面で観察すべき項目は
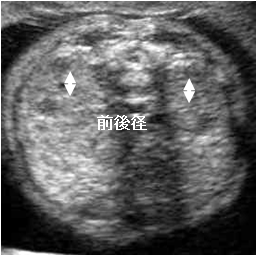
i) 腎盂の前後径(AP diameter)
ii) 腎実質の大きさ、形態
である。
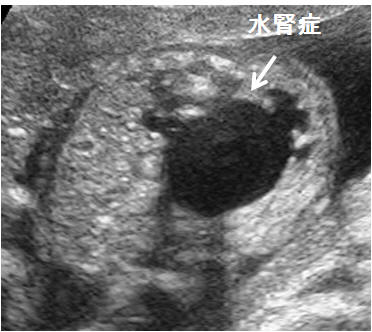
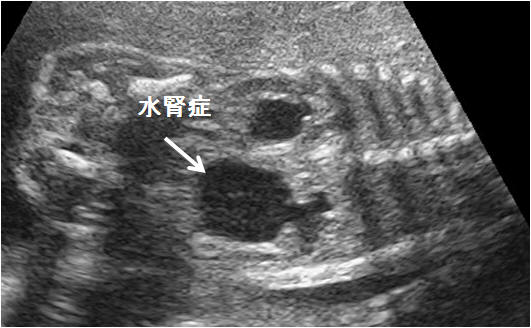
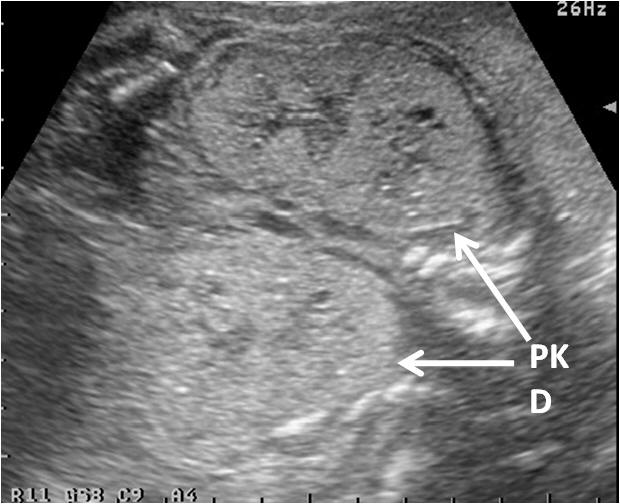
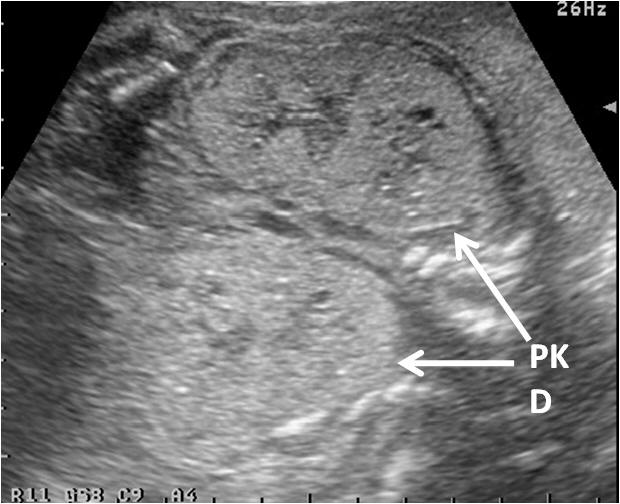
腎盂の前後径(図1-2)は妊娠週数に関わらず10mm以上を腎盂拡大としており、水腎症を疑う。腎外腎盂が拡大している場合には尿路閉塞、特に腎盂尿管移行部狭窄(ureteropelvic junction stenosis: UPJ stenosis)の可能性が高い(図2)。 また腎実質の形態が複数の大小の嚢胞が存在する場合には、多嚢胞異形成腎(multicystic dysplastic kidney: MCDK)である可能性が高い(図3)。また腎像が大きく、小さな嚢胞が充満した充実性腫瘤として存在する場合には多嚢胞腎(polycytic kidney disease:PKD)を疑う(図4)。また、腎臓の描出が困難な場合で羊水量がほとんど計測できない場合には、腎無形成(Potter症候群)を疑う。
図2.腎盂尿管移行部狭窄による水腎症 図3.多嚢胞異形性腎
(MCDK)図4.多嚢胞腎(PKD) c)膀胱
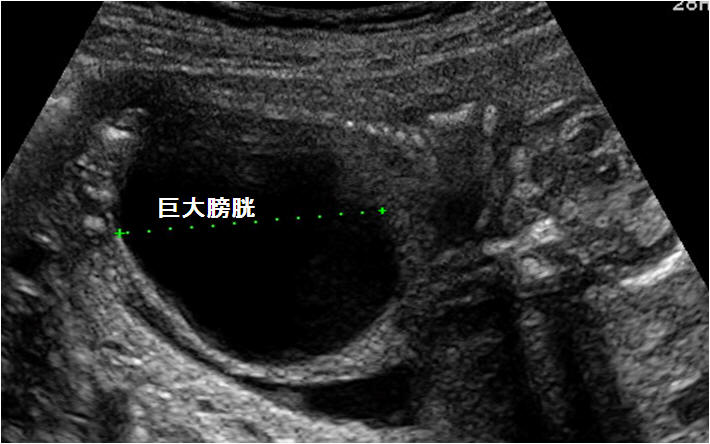
膀胱が胎児腹腔内の多くを占めるほど巨大(巨大膀胱)になっている場合、尿道の狭窄による通過障害が考えられる(図5)。多くの場合は後部尿道弁による。これにより水尿管症、水腎症を呈することが多く、狭窄が強い場合には腎機能低下をきたし、腎不全の状態に至るものもある。巨大膀胱で有りながら羊水量は正常で、水腎症もそれほど強くない場合があり、この場合プルーンベリー症候群の可能性が高い。
図5.巨大膀胱
3.診断された場合の産科医の対応と家族への支援産科医が知っておきたい胎児泌尿器系異常に対する知識として、胎児の生後の予後を左右する因子は1)肺低形成、2)腎機能不全、の存在である。特に肺低形成は出生直後の生命予後を左右するため重要である。胎内での肺の形成には羊水は重要な役割がある。羊水は胎児から排泄される尿量を反映している。腎機能低下や尿路閉塞により羊水過少となる。羊水過少が高度の場合には胎内での肺の形成障害が生じ結果的に肺低形成に至る。出生前の肺低形成の有無は胎児期には影響はないが、生後に肺低形成により呼吸障害を生じ致死的となる場合がある。例えばPotter症候群のような腎無形成に伴う妊娠早期からの羊水過少による高度の肺低形成がある場合は致死的である。胎児泌尿器系異常の中には羊水過少があるものの肺低形成が高度ではなく人工呼吸管理があれば生存が可能となるような症例は、その後に問題が生じることを知ってく必要がある。人工呼吸器が必要となる症例において多くの場合、腎機能低下を認めることが多く、腎機能低下の程度によっては生後早期に腹膜透析が必要となる場合がある。このような症例は最終的には腎移植が必要となってくる。
特に後部尿道弁や前部尿道弁など下部尿路閉鎖/狭窄による巨大膀胱は妊娠早期に腎機能低下をきたすだけでなく、羊水過少から肺低形成となる予後不良な胎児泌尿器系異常であるが、膀胱ー羊水腔シャント留置術により、腎機能の温存と羊水量維持による肺低形成の予防を目的とした胎児治療が行われている。その胎児治療の適応と効果については現在もなお議論されているところであるが、効果を認める症例もあり、今後期待される治療法である。しかし、胎児治療限られた施設においてのみ行われているのが現状である。
一方、胎児泌尿器系異常があっても、羊水量が少な目であるが羊水深度が正常範囲内あるいは羊水最大深度が2cm弱程度の羊水過少の場合は、胎児が肺低形成に至っているケースは少なく、生直後の呼吸障害を呈する可能性は低い。また、腎機能も保たれていることが多いため、生後早期から透析治療を必要とする場合も少なくないので、多くの場合生命予後は悪くない。
このように胎児泌尿器系異常は、その疾患により生後の予後が大きく異なるため正確な胎児診断は重要である。したがって超音波スクリーニングにて胎児泌尿器系異常が疑われた場合、あるいは胎児確定診断が困難な場合には周産期施設へ紹介し、胎児確定診断を行うことが望ましい。ただし、これらの生後の予後をある程度推測することはできても、出生前に正確に推測することは不可能であることも同時に念頭において、家族に対応する必要がある。
参考文献
1) 左合治彦、林 聡、穴見愛.これだけは知っておきたい産科超音波診断. 胎児超音波スクリーニングの実際 産婦人科治療 2009 98(5):846-853.