【第4回】13.分娩時のCTG
|
*各項目推奨のレベルは以下の通りです。
**本ゼミナールは、厚生労働省班研究2011-2012年「母親が望む安全で満足な妊娠出産に関する全国調査―科学的 |
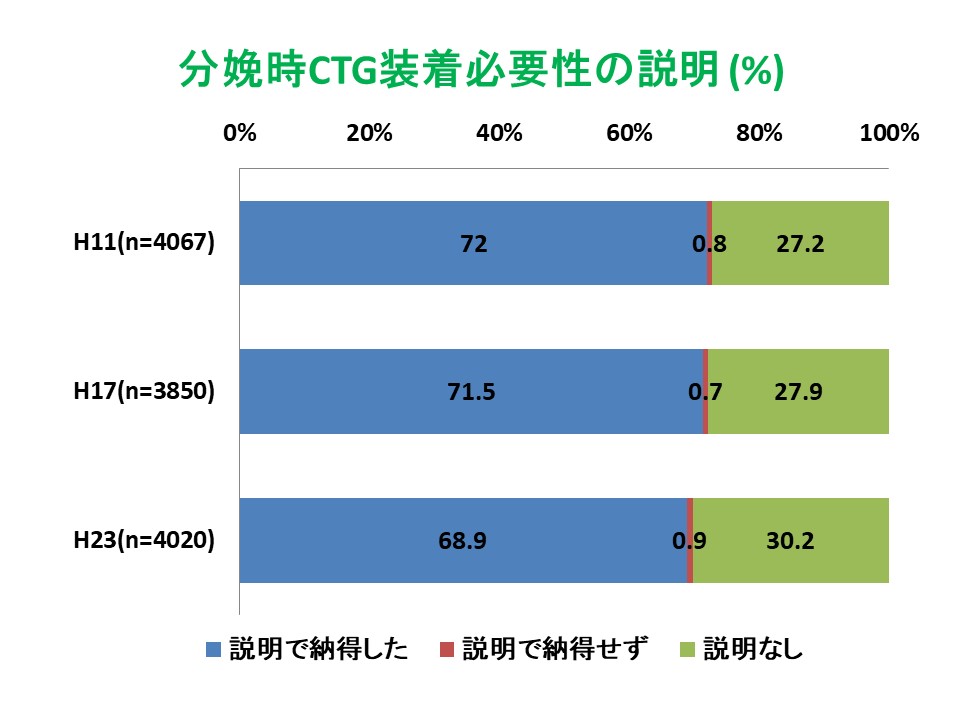
分娩時にCTGで胎児の健康状態を確認することは、現在では当たり前のこととして行われています。CTGにより分娩の安全性は高まりましたが、妊婦の自由度を制限するため、お産の快適性、満足度に影響を与える可能性があります。一方、ドプラ装置により間欠的に胎児心音を聴取し、胎児の健康状態を評価するという方法は、妊婦の快適性を損ねにくいという点ではよいのですが、安全面の確保という点では不安があります。そこで、分娩時のCTGが妊婦の満足度に影響を与えるか、与えるとすればどの点であるかについて調査しました。その結果、CTG装着の際、妊婦にその必要性の説明をしないと、有意に満足度を下げることがわかりました(図23)。

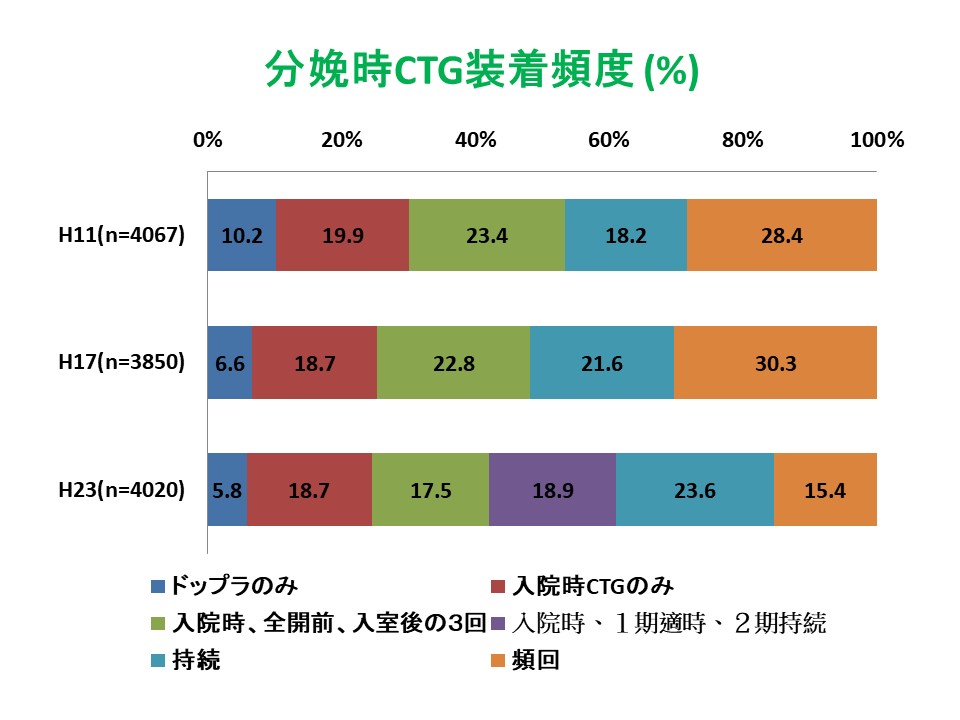
図24に示すとおり、妊婦の95%が、分娩時に少なくとも1回CTGを装着されていましたが(図24)、
30%が装着時の説明を受けていなかったことがわかりました(図25)。
調査結果と、文献システマティックレビューから、以下のRQと推奨が得られました。
RQ: 分娩時胎児心拍数の観察と対応は?
RQ11―A 説明
CTGを装着する前に、その必要性について十分に説明する。【A】
RQ11―B入院時CTG
入院時に20分以上CTGモニターを行い、入院時の胎児の健康状態と分娩開始後のリスクを評価する。
RQ11―C 分娩進行中CTG
入院時CTGモニターで正常パターンであって、かつハイリスクでない分娩の進行中は、CTGモニターまたはドプラによる間歇的な聴診を行う。分娩第1期は次のCTG装着までの一定時間(6 時間以内)は間欠的児心拍聴取で15~90 分毎(原則として潜伏期は30分毎、活動期は15分毎)に監視を行う。ただし,第1 期を通じて連続的モニタリングを行ってもよい。分娩第2期は連続CTGモニターか間欠的児心拍聴取で、陣痛発作による胎児心拍数の変化を観察する。【B】
RQ11-D 間欠的聴取法
胎児心拍数の一過性変化(Accelerationとdeceleration)を検出するために、間欠的児心拍聴取法では、陣痛発作中から発作終了後1分間観察する。異常が認められた場合は、陣痛発作との関係を具体的に記録する。【B】
RQ11-E 異常時の対応
胎児心拍数の異常時には、以下の迅速な対応が必要である。
1) 正しく聴取できているか装着法の確認
2) 母体の体位変換(側臥位から反対側臥位へ、仰臥位から胎児の小部分を下になる側臥位へ、仰臥位性低血圧症候群の疑い時は左側臥位へ、骨盤高位等を試み、効果判定)
3) 母体の酸素吸入(酸素マスクで100%酸素を1分間に10~15リットル)
4) 担当医師、助産師等への連絡、人手確保、関連部署への連絡
5) 子宮収縮抑制(子宮収縮抑制薬の投与、子宮収縮薬使用中であれば中止または減量)
6) 血管ルート確保、乳酸リンゲル液の急速輸液(500mL/20 分)
7) 新生児仮死蘇生術の準備、急速遂娩術か帝王切開分娩の準備【B】





