第2回 最新の梅毒診療:診断編
2013年からの梅毒の流行は収まる気配がない。2018年をピークとしてピークアウトしかけていた矢先に、コロナ禍に入り2020年から一気に罹患数が急増してしまい、現在に至っている。年間の罹患者が13000人というのは、日本で調査開始以降の最高値であり、前代未聞である。どうしてここまで梅毒が急増してしまったのか?
2012年までは男性同性愛者(MSM)のコミュニティーだけの限られた感染症であり、女性罹患者は年間200人程度という鎮圧された感染症であった。きっかけはわかっていないが、2013年以降、若年女性の罹患者が少しずつ増えてくると、性産業従事者を中心として女性罹患者を介した感染爆発のような様相となった。女性罹患者が4000人を超えて2012年までの20倍となった。性行為感染であるが故に、異性間交渉の感染が増えてくると、抑え込むのが難しくなる。
疫学を見ると、女性の罹患者の75%は20-30代である。男性は20-50代にかけて満遍なく罹患者がいる。男女の罹患年齢は完全にずれている。感染予防という観点からは、若年女性の梅毒に対する危機意識が必要であり、リスクコミュニケーションの啓発が隅々まで浸透しなければいけない。一方で、梅毒にはワクチンがないため、現在蔓延している梅毒を鎮圧するためには「早期発見、早期治療」しかない。
戦後間もない頃の梅毒流行期に、臨床現場で診療にあたっていた医師が高齢化し、現役世代では梅毒を知らない産婦人科が大部分である。さらには、梅毒は「偽装の達人」の異名を持つように、患者も医師も梅毒であることを見誤りやすい感染症である。梅毒の診断方法は、梅毒抗体検査であり、この検査によってほぼ100%正しい診断にたどり着く。要は、患者や医師が梅毒を疑って検査をするか否かに尽きる。梅毒は、不顕性感染はないと考えてよいが、有症状の時期が短く、潜伏梅毒になってしまうことから、症状を自覚してすぐに医療機関受診や梅毒抗体検査に行くかどうかを悩んでいるうちに、I期梅毒もII期梅毒も症状が消失し、そのまま放置されてしまう。つまり受診した患者を診ても無症状の可能性があり、その場合は問診によって梅毒の症状を聴かなければいけないことも多い。そして無症状の潜伏梅毒の状態でも性行為感染のリスクがあることが重要である。
近年、日本国内でも世界標準の梅毒の病期を用いるようになった。感染から1年未満を早期梅毒、感染から1年以上を後期梅毒といい、いずれも活動性梅毒になる。早期梅毒には、1期梅毒と2期梅毒があり、その間に潜伏期(潜伏梅毒)がある。数年から数十年を経て3期梅毒となるが、日本ではほとんど見られない。
- 1期梅毒・・・感染した局所に症状が出現。感染から約1か月以内(時に3か月以内)。症状は、口唇、口腔咽頭粘膜、陰部周辺、肛門周辺などに丘疹、びらん、潰瘍など。所属リンパ節腫脹を伴うことが多い。「初期硬結、硬性下疳」は典型的な一次病変である。
- 2期梅毒・・・梅毒が血行性に全身に広がり、全身症状が出現。感染から1~3か月。症状は、皮膚病変では、紅斑、丘疹、脱毛斑、肉芽腫などがみられ、多発するのが一般的だが単発のこともある。「梅毒性バラ疹、丘疹性梅毒疹、扁平コンジローマ」は典型的な皮膚の二次病変である。
- 後期梅毒・・・感染から1 年以上経過した活動性梅毒。性的接触での感染力はないとされる。症状は冒されている臓器によって様々である。無症状のこともある。無症状でも活動性(要治療)と判断されるものは潜伏梅毒に分類する。
- 3期梅毒・・・感染から数年~数十年を経た活動性梅毒。心血管症状、ゴム腫、進行麻痺、脊髄癆など、臓器病変が進行した状態。
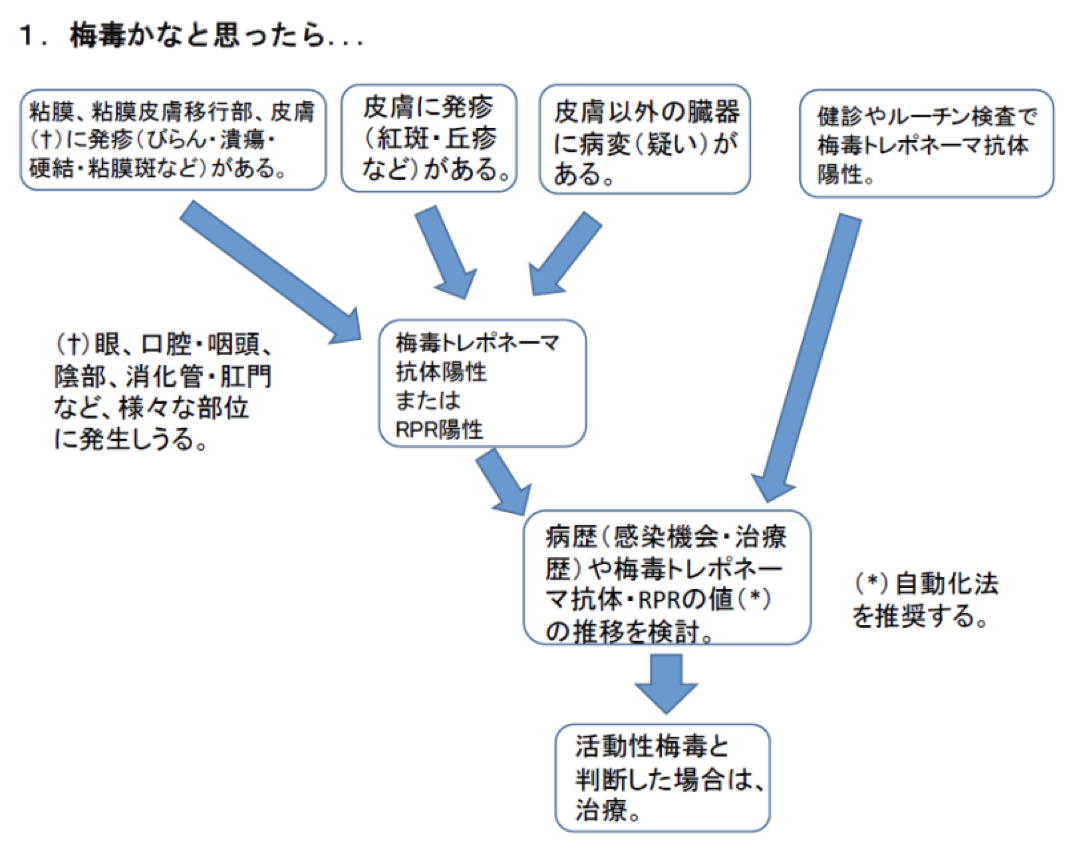
(日本性感染症学会、梅毒診療ガイド第2版より)
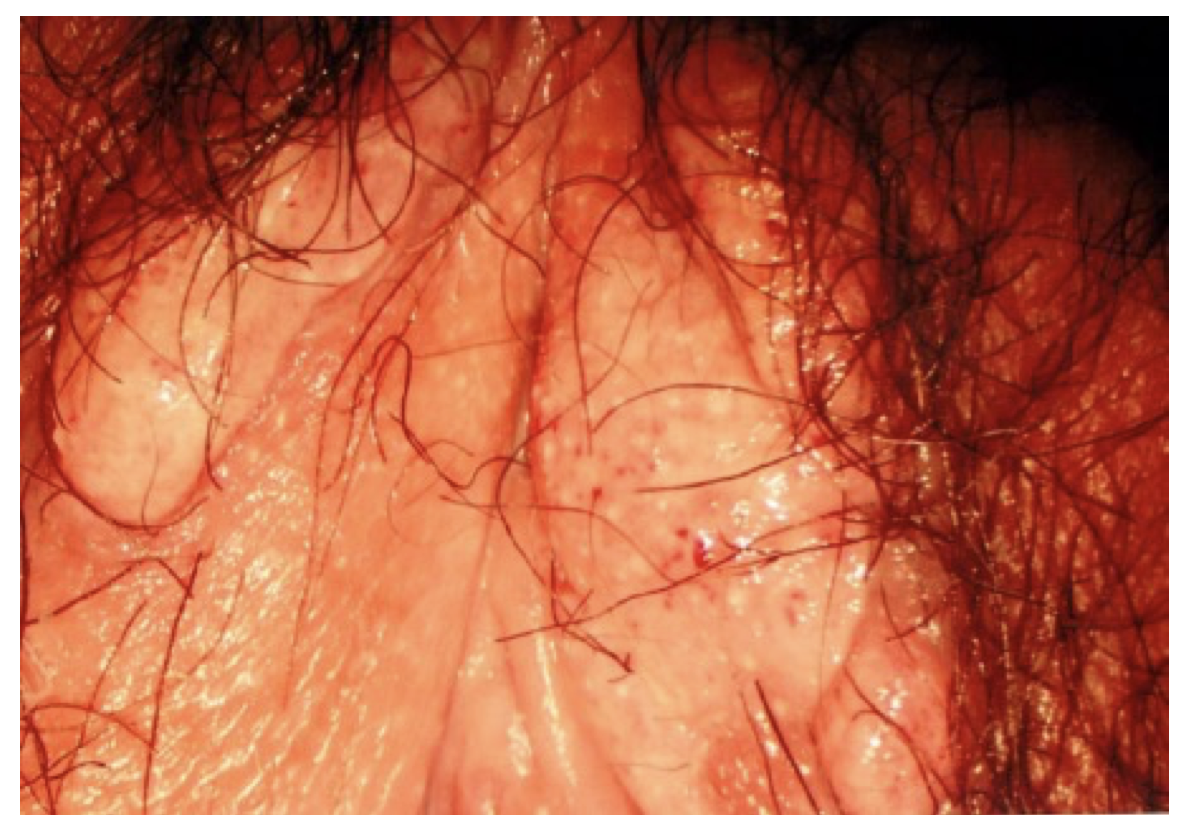
上述のような症状を視診で観察した場合や、問診から聴き取った場合には、梅毒を疑って梅毒抗体検査を行う。その際には、性器ヘルペスや尖圭コンジローマなど、潰瘍形成や疣贅を示す性感染症との鑑別が難しいことがある。近年の梅毒流行期を考えると、このような場合には必ず梅毒抗体検査を実施して、梅毒を除外するべきであろう。下の外陰部写真は、筆者が経験した23歳の女性である。外陰部腫瘍で紹介となったが、典型的な扁平コンジローマ(2期梅毒)の所見であった。
近年は、梅毒抗体検査も変化してきた。従来法の2倍希釈法は感度が低く、定量性にも欠けていた。近年は多くの検査機関で、自動化法を採用するようになってきた。「〇〇倍」という結果ではなく、「〇〇 RU、○○TU」という結果が自動化法である。
梅毒トレポネーマ抗体(TPHA、TPLAなど)が陽性の場合は、活動性梅毒もしくは梅毒の既往となる。RPR値やその上昇によって梅毒の診断ができる。ただし、感染後1か月くらいまでは偽陰性のことがあるので、再検などを検討する。
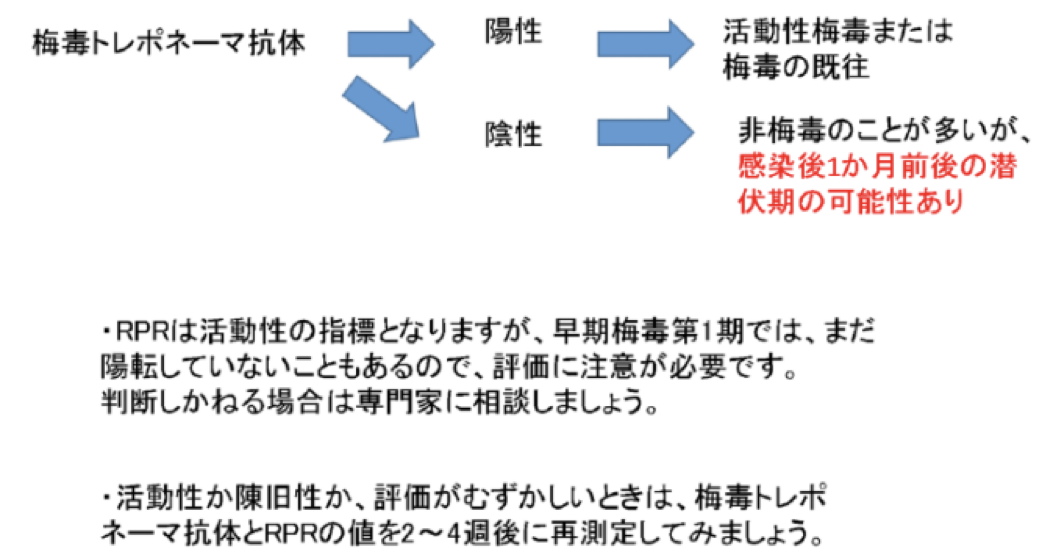
(日本性感染症学会、梅毒診療ガイド第2版より)
感染のごく初期には、梅毒トレポネーマ抗体とRPRのいずれかのみが陽性となる時期がある。現在のような梅毒流行期においては、生物学的偽陽性(RPRのみ陽性)や梅毒の既往(梅毒トレポネーマ抗体のみ陽性)と考えるよりは、感染の初期であることを考慮したい。数週間後に再検査を行うことで診断が確定する。RPR値の陽転や上昇が見られた場合、TPHA/TPLAの陽転が見られた場合は活動性梅毒として治療の対象となる。
次号では、最新の梅毒診療:治療編を予定している。
2023年3月





