4.大っぴらには言えない骨粗鬆症の薬物予防
閉経後骨粗鬆症は、患者数も多く大変重要な疾患であることは言うまでもありませんが、今日も中高年女性が婦人科診察に沢山訪れています。真面目な先生方はDXA測定や、FRAXで評価してみるのですが、骨粗鬆症治療の薬物療法開始基準にほとんど該当しないことから、処方を挫折します。
どうして、女性医療において骨粗鬆症処方に対する敷居が高いのでしょうか?
対象優先順の問題?
そもそも、骨粗鬆症治療の薬物療法開始基準に該当する膨大な数の高齢患者さんが存在します。国内外において、骨粗鬆症患者さんの約80%は無治療と報告されています。
また、エビデンスと費用対効果研究からは、高齢で骨折既往のある明らかな骨粗鬆症患者さんが優先となるのですが、合併症で既に多くの服薬を強いられている高齢患者さんに追加で治療を行うことが実際には非常に困難であるのは容易に想像できます。
産婦人科診療としての問題点
当たり前ですが、骨折診療を行う整形外科医やリウマチ疾患等でステロイドを投与している内科医は、産婦人科医よりも高齢かつ骨折の連鎖を予防(二次予防)、または骨折危険度が差し迫っている患者さんを主体としています。
骨粗鬆症治療薬は日々新薬が登場する一方で、閉経直後あたりの比較的若年女性を対象とする産婦人科臨床においては、応用可能な情報が少ないことも事実です。
しかし、よく考えてみると60歳代から女性の骨粗鬆症有病率は急上昇し、目前の骨粗鬆症治療の薬物療法開始基準に該当しない健常女性が70歳になれば約40%、80歳になれば半数以上が骨粗鬆症に罹患するのです。また骨粗鬆症治療の薬物治療開始基準は、各国の医療経済的な事情から策定されている点にも気づく必要があります。目の前の患者さんを大切にしたいのであれば、図1の「診断基準」よりも「検診での判定基準」の要指導集団に目を向けるべきです。

図1 骨粗鬆症と予防と治療のガイドライン2015年版より引用
骨粗鬆症予防の問題点
骨粗鬆症予防に対して多くの臨床医が得意としない生活習慣改善の介入に関するエビデンスは数多く存在しても、逆に得意とする薬物介入に関するエビデンスの記載はガイドラインにありません。実は、WHI試験では健常者を対象としており、プラセボ群と比較したHRT群の大腿骨骨折のハザード比は0.66と有意に減少する結果は存在するのですが、副作用とのバランスからは誰に対しても推奨できないことは明らかです。
よって、後で述べるような比較的安全な薬剤で臨床試験を行うアイデアもありますが、費用対効果の観点等から健常者を対象とした骨粗鬆症予防の薬物介入に関する大規模な臨床試験が行われる気配は現在ありません。すなわち、骨折予防の予防(=骨粗鬆症予防)に薬物介入の費用を投資する議論は湧き上がらないということです。
それでは、骨粗鬆症にならないために、どのようなことが推奨されているかといいますと、例えば骨量は20歳頃に最大値をとることから、思春期に重量に抗した運動や適切な栄養摂取により、ピークボーンマスを生活習慣によって増やすことが将来、骨粗鬆症にならない予防になるとされています(図2)。
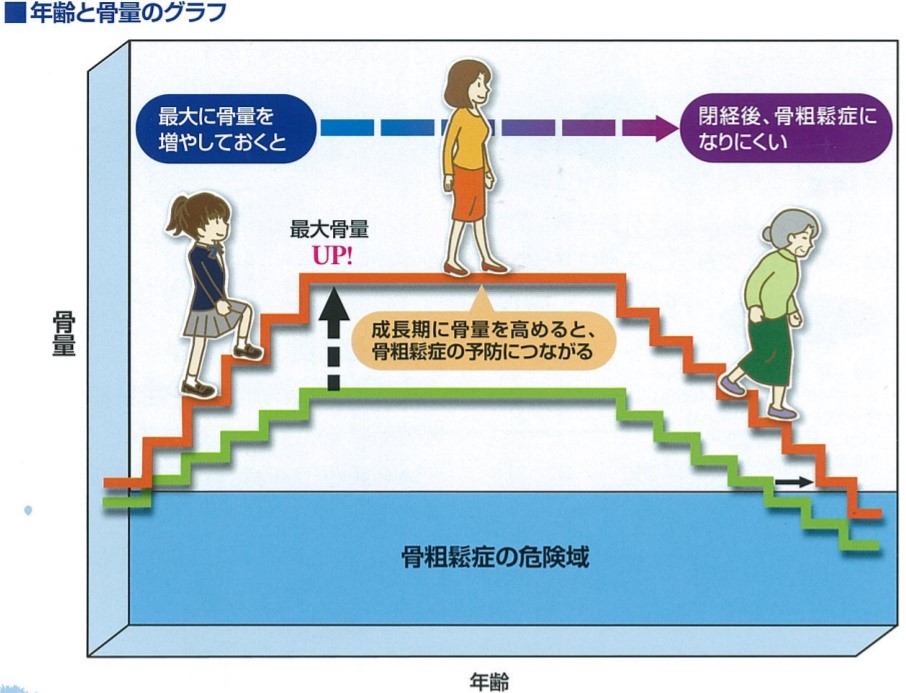
図2 公益財団法人骨粗鬆症財団「骨粗鬆症の予防は成長期から」より引用
一見理にかなった内容ではありますが、やはり閉経・加齢に伴い骨吸収が亢進している期間が長期になれば、すなわち、若い時期どれだけ骨密度が高くても閉経後何もせずに長生きすればするほど、いずれは骨粗鬆症を発症すると考えられます。では、どうすればよいのでしょうか?
骨粗鬆症の危険因子があり、健康意識の高そうな閉経後女性には、比較的作用がマイルドな骨吸収抑制薬の長期服薬を勧めて、可能な限り生涯にわたって服薬し続けてもらえるようなサポートをするのが重要です
すなわち、服薬によって生涯のうち骨吸収亢進時期を10年でも20年でも減らすことが、脆弱性骨折によるQOL低下を回避するために、有効かつ実行可能な方法と考えます。
大変乱暴な個人的意見を申しますと、閉経後女性でメタボが気になるなら血圧、血糖、脂質異を是正する薬を、そうでなければSERM and/orエルデカルシトールを長期服薬する習慣を50歳代から始めることを勧めます。
閉経期になると持病治療薬やサプリメントを服用する方も多くなってきますが、日頃体調が悪くなくても下記の服薬による疾病予防を始める適切な時期と考えます。
そうはいっても、長期服用するからには、比較的安価で骨質にも悪影響をおよぼさない安全面が重視されます。教科書を読んで、多種存在する骨粗鬆症治療薬の治療適用や使い分けを一生懸命勉強するのもよいですが、まずは目前の5,60歳代閉経後女性にSERMかエルデカルシトールを処方してみましょう。
これら2剤は、長期処方の安全性と効果とのバランスが良く、後に述べる副次的効果もあり大変お勧めです。
SERM(ラロキシフェン、バゼドキシフェン)
ラロキシフェンの方が先に開発されたことより、様々なエビデンスが報告されています。特に複数の大規模臨床試験で浸潤乳がん発症率が半減することから、ASCOやNCCNのガイドラインに乳がん予防法としても記載されています。新しいバゼドキシフェンはラロキシフェンよりも骨折抑制効果が高いとされており、薬価も同じ109.7円/錠であることから今後が期待されます。
組織選択的エストロゲン受容体作動薬であるため血栓塞栓症リスクが存在しますが、OC/LEPやHRTと比較すると低く、人種的に血栓塞栓症発症リスクの低い日本人に対しては、かなりの安心感をもって広く長期処方することが可能です。
エルデカルシトール
骨密度上昇や椎体骨折予防効果が示されているうえに、転倒抑制効果やメンタルヘルス等に関するQOL改善効果も有しています。「ビタミン剤」の一種ということで服薬受容・継続率も高いですが、添付文書が気になるようでしたら3~6ヵ月毎の血清カルシウム値の測定をしつつ処方を継続しましょう。
おわりに
最近では、ビスホスホネートだけでなく、テリパラチド、デノスマブ、ロモソズマブ等の強力かつ投与方法が工夫された薬剤が続々と登場していますが、これらの薬剤の投与期間後に放置すれば元の状態に戻ってしまいます。
我々のような「婦人科外来」においても時に、骨折の危険性の高い骨粗鬆症患者さんに遭遇することがあります。これまでは連日またweekly投与であるテリパラチド製剤に手を出すのは敷居が高かったですが、monthly投与であるロモソズマブ(イベニティ®)の登場で少し取り組みやすくなった印象があります。
漢方製剤のように、「まずは処方」してみてから骨粗鬆症予防について理解を深めることも大切で、どのようなアプローチからでもよいので閉経後骨粗鬆症予防と治療の実臨床に関する裾野が広がることを期待しています。





