(1)妊娠・授乳期の薬剤治療における基本的考え方
(1)妊娠・授乳期の薬剤治療における基本的考え方
ポイント
- 妊娠・授乳期の薬剤治療は利益とリスクを総合的に評価する必要がある.
- 妊娠時期ごとに異なる薬剤の影響を理解し適切に対応することが重要である.
- 妊婦禁忌とされる薬に曝露した場合は,専門施設への相談する選択肢がある.
- 授乳期の薬剤使用に際しては,添付文書の記載内容を正確に読み解くことが求められる.
妊娠中の薬剤治療を行う場合には,薬剤が妊娠経過や胎児に及ぼす影響の可能性と,母体・胎児の治療上の利益とを丁寧に比較検討することが重要である.慢性疾患患者が妊活中に薬剤を使用する場合は,妊娠中に使用可能な薬剤を事前に整理をしておくことが望ましい.ただし,計画外の妊娠は少なくないため,薬剤の安全性に関する知識を普段から整理しておく必要がある.
医薬品の添付文書における妊婦への投与禁忌は,主に動物実験の結果をもとに決定されているが,動物とヒトとの生理学的差異や投与量の違いから,動物実験結果を直接ヒトに適応することは困難である.このため,ヒトにおける安全性評価は臨床経験や疫学研究に基づくことが重要である.『産婦人科診療ガイドライン産科編2023』は疫学的知見に基づき,添付文書上は禁忌であっても特定の状況下では妊娠中でもインフォームドコンセントを得た上で使用される代表的な医薬品について実践的な内容を提供しており日常診療に役に立つ.
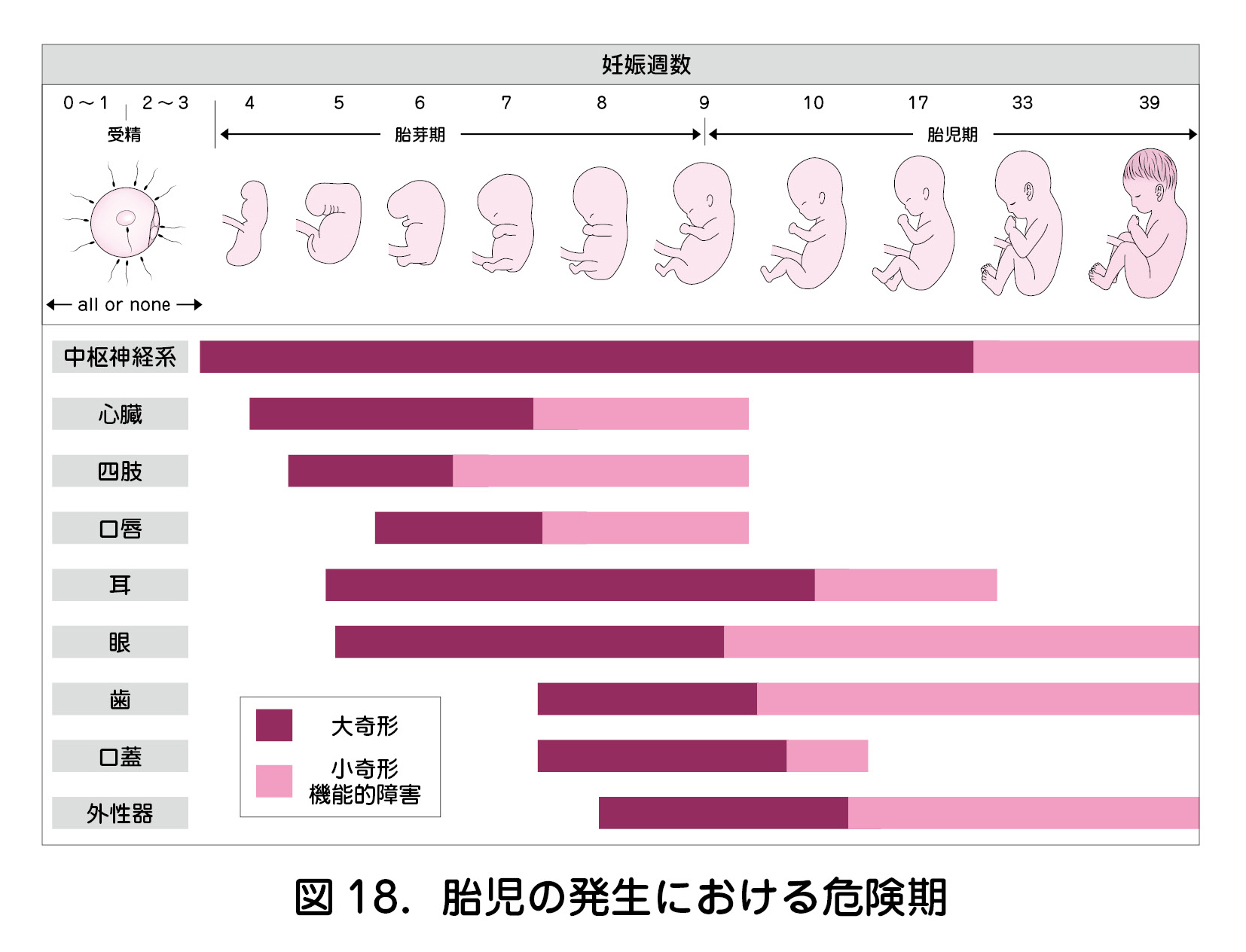
妊娠時期別の薬剤の影響について,妊娠3週までは「全か無かの時期(All or None period)」と呼ばれる.この期間に影響を及ぼし得る薬剤への曝露があっても,自然流産に至るか,薬剤中止後に妊娠が継続した場合にはその後の薬剤の影響を考慮しなくてもよい特殊な時期である.器官形成期である妊娠4週以降は,最も慎重な対応が求められ,胎盤が完成する中期以降は主に胎児毒性が問題となることを理解しておく(図18).
薬剤の説明を妊婦に行う際には,まず薬剤使用の有無にかかわらず自然発生率(ベースラインリスク)として,先天異常(約3%)および流産(約15%,年齢とともに増加)があること伝える1).また,妊婦に対する薬剤の安全性情報は随時更新される可能性があることにも注意を促す.これは,妊婦を対象とした介入試験が倫理的に困難で,上市後の曝露妊娠例を対象とする観察研究のデータ蓄積に一定の年月を要するためである.ただし,近年は妊婦を臨床試験に組み入れる試みが世界的に検討されているため2),こうした状況も今後変化する可能性がある.
臨床上,薬を処方した医師が悩む状況の1つは,添付文書において妊婦禁忌である薬剤を処方した例がその後に妊娠していたことが判明する場合であろう.本邦においてはほかの国よりも妊婦禁忌が多いという背景も踏まえ3),安易に人工妊娠中絶を勧めるのではなく,妊娠と薬情報センターをはじめとする専門施設への紹介という選択肢を心に留めておきたい.
授乳期の薬剤治療については,平成29年の添付文書改訂により,母乳育児の利益を考慮した判断が推奨されるようになった.臨床では,相対的乳児投与量(RID)を指標とし,一般にRIDが10%未満であれば母乳栄養の継続が可能とされる.ただしRIDが高い薬剤や細胞毒性薬剤など乳児への有害性が明確な薬剤は,授乳中の使用を避ける必要がある.また,添付文書の「2.禁忌」の項目には記載がない薬剤において,「9.6 授乳婦」の項において「授乳中止が望ましい」などの記載がある場合があり,臨床現場で禁忌と誤解される可能性があるため,添付文書を注意深く解釈する必要がある.
文献
- 1)Magnus MC, et al. Role of maternal age and pregnancy history in risk of miscarriage: prospective register based study. BMJ. 364: l869, 2019
- 2)元木葉子.ICHE21での妊婦/授乳婦の治験への組み入れの検討情報.医薬品医療機器レギュラトリーサイエンス.56(1):28-31,2025
- 3)酒井隆全,他.添付文書で妊婦に対して禁忌に設定されている医薬品の特定と国際比較.医薬品情報学.4(25):211-219,2024





