(2)TORCH 症候群
(2)TORCH 症候群
ポイント
- ワクチンで予防可能な感染症については妊娠前の抗体検査とワクチン接種を勧める.
- ワクチンのない感染症については妊娠前・中の感染予防策の教育・指導を行う.
- 母体の健康のために長期管理が必要な感染症については専門診療科への受診を指導する.
- 性感染症については男女を問わず若者への性教育と感染予防啓発活動が重要である.
-
1)TORCH症候群とは
母体の感染症が児に垂直感染(胎内感染,産道感染,母乳感染)して神経学的後遺症や将来的な疾病発生の原因となる感染症の総称で,トキソプラズマ(Toxoplasma gondii),その他(Others),風疹ウイルス(Rubella virus),サイトメガロウイルス(Cytomegalovirus),単純ヘルペスウイルス(Herpes simplex virus)の頭文字を取り“松明(torch)”の語呂合わせとして呼称される.
-
2)TORCH症候群に関するプレコンセプションケア
TORCH症候群には,①妊娠中の初感染,②妊娠中の再燃やコントロール不良,③経腟分娩や母乳哺育(産道感染・母乳感染)のそれぞれがリスク因子となる病原体がある.TORCH症候群についてのプレコンセプションケアの基本方針を(表10)に示す.プレコンセプションケアが予防に有効と考えられるのは,①と②に該当する病原体である.
-
①妊娠中の初感染が母子感染のリスク因子となる病原体
妊娠中の初感染を防ぐことがTORCH症候群の予防となる.風疹,麻疹,水痘のようにワクチンが利用可能な感染症については,妊娠前に抗体検査を受け,抗体未保有であればワクチン接種を勧める.ワクチン接種の詳細については69頁『(3)ワクチン接種』を参照されたい.
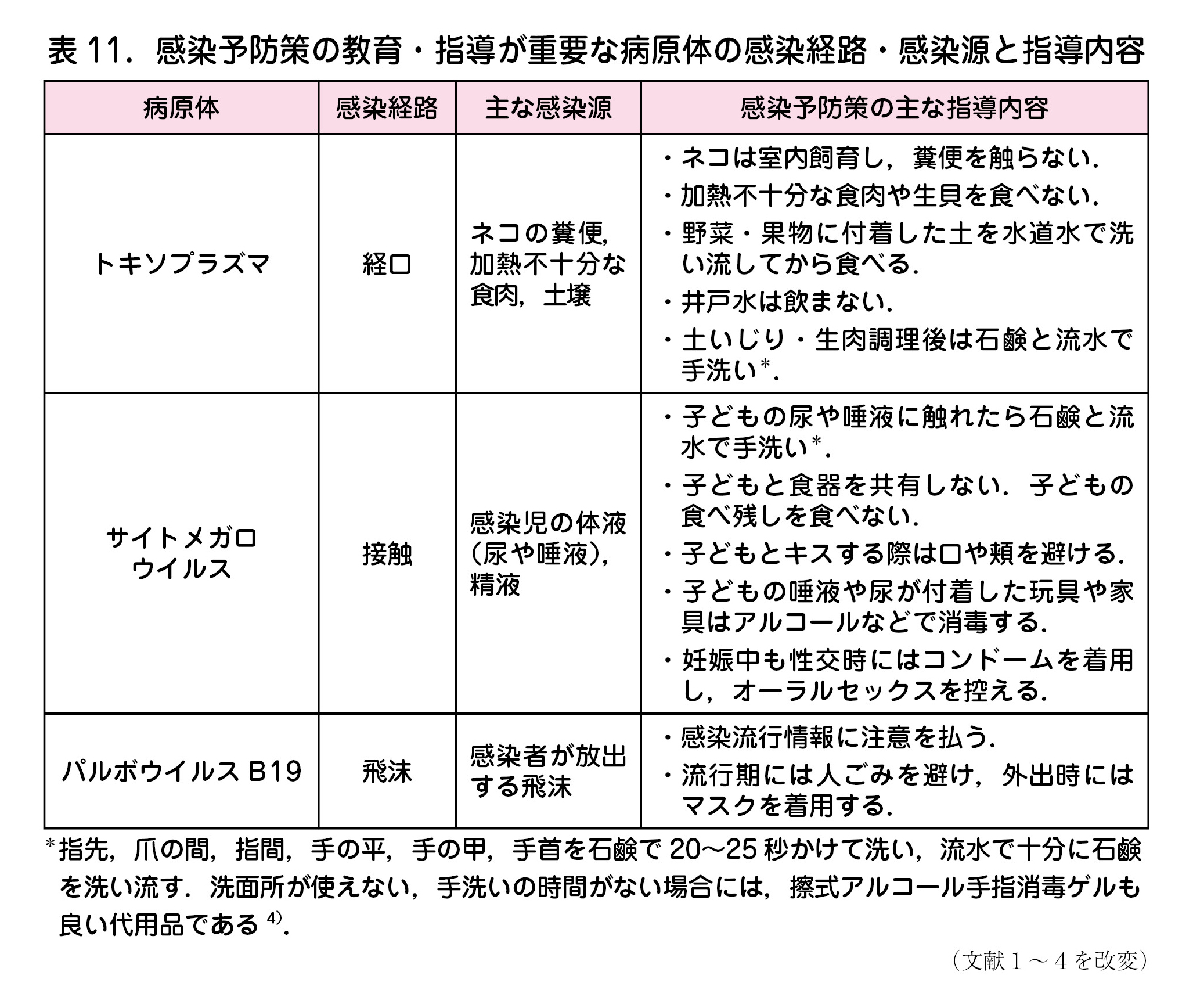
一方,トキソプラズマ,サイトメガロウイルス,パルボウイルスB19のように利用可能なワクチンが存在しない感染症の病原体については,妊娠前・妊娠中にこれらに感染しないように教育・指導する.それぞれの感染経路,感染源,指導の詳細を(表11)に示す1-4).
トキソプラズマ
妊娠中の初感染により児に水頭症,脳炎,精神発達遅延,網脈絡膜炎などを引き起こす先天性トキソプラズマ症が発生する危険性がある.日本では90~98%の妊婦が抗体未保有であり,抗体検査を受けていなくても,妊娠前・妊娠中の全女性に教育・指導を考慮すべきである.
サイトメガロウイルス(CMV)
胎内感染により児に難聴や精神運動発達遅延などの重い後遺症の原因となる先天性CMV感染症が起こる危険性がある.TORCH症候群の中でも最も頻度が高い.妊娠中の初感染だけでなく,妊娠前に抗体を保有している既往感染妊婦からも潜伏感染しているCMVの再活性化や別株CMVの再感染によっても重症の先天性CMV感染症児が発生する危険があるため5),抗体保有の有無にかかわらず感染予防教育・指導を考慮すべきである.保育園などで感染した子どもの体液(尿や唾液)中に排出されたウイルスに接触して感染するので,小さな子ども(3歳以下が高リスク)をもつ女性には特に注意を要する.
パルボウイルスB19
伝染性紅斑(りんご病)の原因ウイルスであり,妊娠中に初感染すると流死産,胎児貧血や胎児水腫を引き起こす危険性がある.伝染性紅斑は4~5年おきに流行する.妊娠可能年齢の日本人女性における抗体保有率は約50%と考えられており,同居者が発症した場合,抗体未保有妊婦の半数が感染する.
-
②妊娠中の再燃やコントロール不良が母子感染のリスク因子となる病原体
B型肝炎ウイルス(HBV),C型肝炎ウイルス(HCV)
HBV,HCVキャリアが妊娠した場合に,母体の高ウイルス量が母子感染のリスクであることが知られている.妊娠前からキャリアであることが分かっている女性が内科でのフォローアップを受けていない場合には,妊娠中のウイルス量のモニタリングや母体自身の長期的な健康を守るために肝臓専門医への受診を勧める4).
ヒト免疫不全ウイルス(HIV)
HIV感染が判明している女性については,妊娠中も抗HIV薬多剤併用療法によってウイルス量を低く抑え,陣痛発来前の選択的帝王切開(ウイルス量が検出感度未満かつ対応可能な施設では経腟分娩も考慮可),人工栄養による哺育,新生児への抗HIV薬予防投与による予防策をすべて行うことで母子感染を予防できることを伝え,患者の心理的重圧を軽減する4).
梅毒は,Treponema pallidumによる性感染症であり,梅毒妊婦では経胎盤的に胎児感染が成立し,流死産や先天梅毒が起こる危険性がある.
日本では,2014年頃から梅毒報告数が急増し,女性の梅毒症例の増加に伴い,先天梅毒の報告数も増加傾向にある.梅毒には有効な抗菌薬があり,適切な抗菌薬治療によって先天梅毒を防止できる.日本の妊娠期梅毒の特徴として,若年者に多い,感染源の多くはパートナーであることなどが挙げられる6).多数のパートナーとの性的接触がリスク因子であることが知られており,若年の男女への性教育と啓発活動が重要である.また,梅毒が判明した女性は治癒判定まで治療を受けるように指導する.
-
文献
- 1)AMED成育疾患克服等次世代育成基盤研究事業「母子感染のリスク評価と先天性感染の新たな診断・予防法の開発研究」班編.トキソプラズマ妊娠管理マニュアル(第7版).2025
- 2)AMED成育疾患克服等次世代育成基盤研究事業「母子感染のリスク評価と先天性感染の新たな診断・予防法の開発研究」班編.サイトメガロウイルス妊娠管理マニュアル(第7版).2024
- 3)Richard H. Patient education: Avoiding infections in pregnancy (Beyond the Basics). Up To Date. 2025(https://www.uptodate.com/contents/avoiding-infections-in-pregnancy-beyond-the-basics)
- 4)日本産科婦人科学会,日本産婦人科医会編.産婦人科診療ガイドライン産科編 2023.杏林舎.2023
- 5)Tanimura K, et al. Universal screening with use of Immunoglobulin G avidity for congenital cytomegalovirus infection. Clin Infect Dis. 65(10): 1652-1658, 2017
- 6)国立感染症研究所感染症疫学センター.感染症発生動向調査における梅毒妊娠症例 2019~2020年.2022 (https://id-info.jihs.go.jp/niid/ja/syphilis-m-3/syphilis-idwrs/11068-syphilis-220407.html)





